2026年04月01日
消化器領域
食道
-

消化管外科 准教授 大内田 研宙
-

消化管外科 助教 中ノ子 智徳
当院では食道癌に対する内視鏡外科手術を1998年から開始しています。また2018年からロボット支援下手術も導入しています。現在、年間で約70例のロボット支援下手術を含む内視鏡外科手術を行っています。
九州大学消化管外科には、実際の手術ビデオで審査される「日本内視鏡外科学会技術認定」の専門資格をもった医師が10名以上在籍しており、高い技術レベルが要求される手術の低侵襲化(身体への負担軽減)を実現しています。また、食道外科専門医2名を中心に食道科認定医とともに高度な専門性を有した食道癌手術チームを組織しており、チームとして高いレベルの医療を提供しています。さらに、ロボット支援手術は2018年に通常の保険診療となり、ロボット支援下食道手術もすでに150例以上と数多く施行しております。
九州大学消化管外科には「日本内視鏡外科学会公認ロボット支援手術プロクター」というロボット手術指導者資格を持つ医師が4名、専門のトレーニングを受けて認定されたロボット支援下手術の術者資格を持つ医師が8名在籍しており、外科チームとして高い技術レベルの手術を提供することが可能です。
九州大学消化管外科には、実際の手術ビデオで審査される「日本内視鏡外科学会技術認定」の専門資格をもった医師が10名以上在籍しており、高い技術レベルが要求される手術の低侵襲化(身体への負担軽減)を実現しています。また、食道外科専門医2名を中心に食道科認定医とともに高度な専門性を有した食道癌手術チームを組織しており、チームとして高いレベルの医療を提供しています。さらに、ロボット支援手術は2018年に通常の保険診療となり、ロボット支援下食道手術もすでに150例以上と数多く施行しております。
九州大学消化管外科には「日本内視鏡外科学会公認ロボット支援手術プロクター」というロボット手術指導者資格を持つ医師が4名、専門のトレーニングを受けて認定されたロボット支援下手術の術者資格を持つ医師が8名在籍しており、外科チームとして高い技術レベルの手術を提供することが可能です。
食道がんの手術は胸部操作で周囲リンパ節を含めて食道を切除し、頸部のリンパ節をすべて切除(郭清)し、腹部操作で胃を管状にして頸部まで持ち上げ、残った口側の食道とつなぐのが標準的手術ですが、たいへん複雑で手術の傷跡が大きな手術です。現在では早期癌から進行がんまで特殊な症例を除き、ロボット手術を含む低侵襲手術を行っています。さらに、術前化学療法や化学放射線療法で腫瘍が縮小した場合にも低侵襲手術を行っています。また、耳鼻咽喉・頭頚部外科と合同で咽頭・喉頭がんと食道がんの同時手術を行うことがありますが、その場合でも内視鏡外科手術を積極的に行っています。
食道がんの術後は病院のクリニカルパスに従って管理しています。手術当日は、気管内チューブを抜いた後に、安全のため集中治療室(ICU)に入室して全身管理を行います。通常術翌日には一般病棟に戻り歩行開始となります。1週間前後で食事を開始して、2週間前後で退院となります。食道がん手術は、頸部・胸部・腹部を一度に扱うため一般的な他の手術と比べて大きな手術となります。そのため、当科では外科医師・看護師だけではなく、他科の医師・理学療法士・栄養士など多職種にわたるメディカルスタッフと密に連携をとりながら、質の高い周術期管理を行うよう取り組んでいます。
退院後は散歩から始めて、ご自身の体力を考えながら運動、運転、旅行に行くことも可能です。退院後職場へ復帰するのは数週間から 1か月くらいかかることが普通です。食道がんの手術後は胃が管状になり、胸の中を持ち上げられていることから、食べ過ぎない、食べてすぐ横にならないなど特有の注意すべきことがあります。
退院後は散歩から始めて、ご自身の体力を考えながら運動、運転、旅行に行くことも可能です。退院後職場へ復帰するのは数週間から 1か月くらいかかることが普通です。食道がんの手術後は胃が管状になり、胸の中を持ち上げられていることから、食べ過ぎない、食べてすぐ横にならないなど特有の注意すべきことがあります。
胸部操作では 5-10mm程度の4~5か所の創で、食道の切除およびリンパ節郭清を行います。再建も腹腔鏡を用い、腹部に 5つのトロッカーを挿入して行います。切除組織を回収するため腹部に小切開創を追加します。従来より術後の痛みも少なく、時間が経てばトロッカーの傷はほとんど目立たなくなります。
また内視鏡外科手術のメリットのひとつに拡大視効果があります。細かい解剖まで観察することができるため、神経や血管の温存などより精度の高い手術が可能です。その結果、根治性の向上が期待でき、出血量の減少、呼吸機能の早期改善が可能となります。
腹部操作も腹腔鏡で行うと腸の蠕動運動の回復が早く、食事を早期に開始できますし、そのため術後の在院日数も短くなり社会復帰が早くなります。
また内視鏡外科手術のメリットのひとつに拡大視効果があります。細かい解剖まで観察することができるため、神経や血管の温存などより精度の高い手術が可能です。その結果、根治性の向上が期待でき、出血量の減少、呼吸機能の早期改善が可能となります。
腹部操作も腹腔鏡で行うと腸の蠕動運動の回復が早く、食事を早期に開始できますし、そのため術後の在院日数も短くなり社会復帰が早くなります。
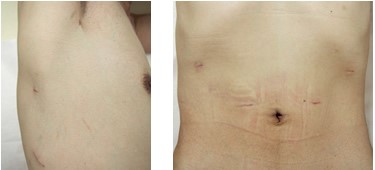
図1. 胸腔鏡手術後の傷(左)および腹腔鏡手術後の傷(右)
最近では両方の肺を換気した状態での手術や、より高度で繊細な手術が可能となるロボットを用いた手術をすでに行っています(図2)。
食道がん手術は患者さんの負担が大きく、術前や術後の栄養状態によって、術後の経過が大きく左右されるので、手術前後での栄養改善に取り組んでいます。
食道がん手術は患者さんの負担が大きく、術前や術後の栄養状態によって、術後の経過が大きく左右されるので、手術前後での栄養改善に取り組んでいます。
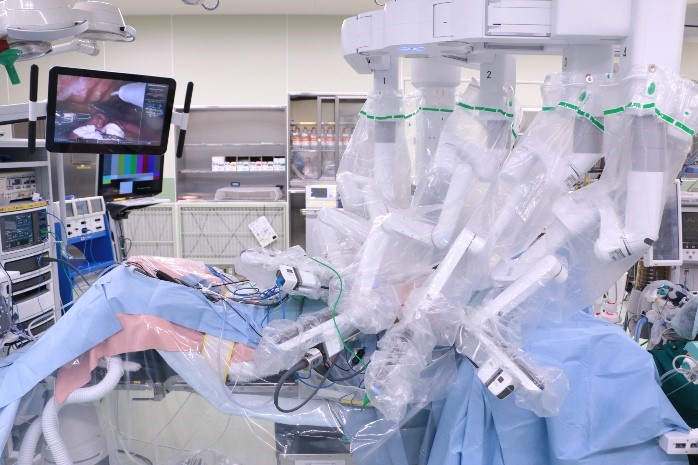
図2. ロボット支援下手術の様子(左:患者側)
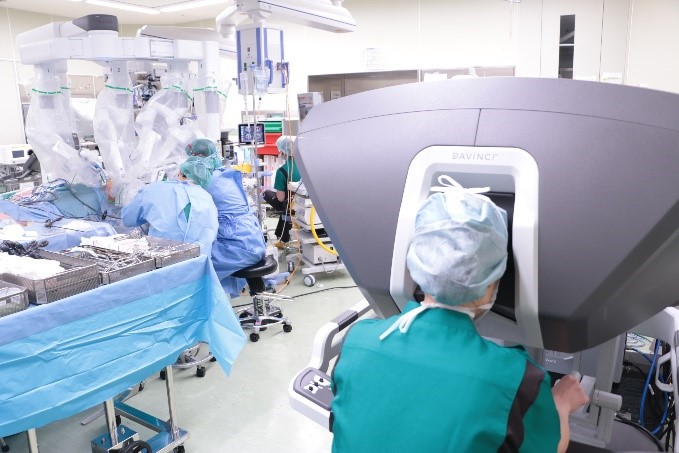
図2. ロボット支援下手術の様子(右:術者側)
消化管外科外来までお気軽にお問合せください。